残った凍結胚はどうする?再移植・保管・破棄の選択肢と着床前診断の活用法
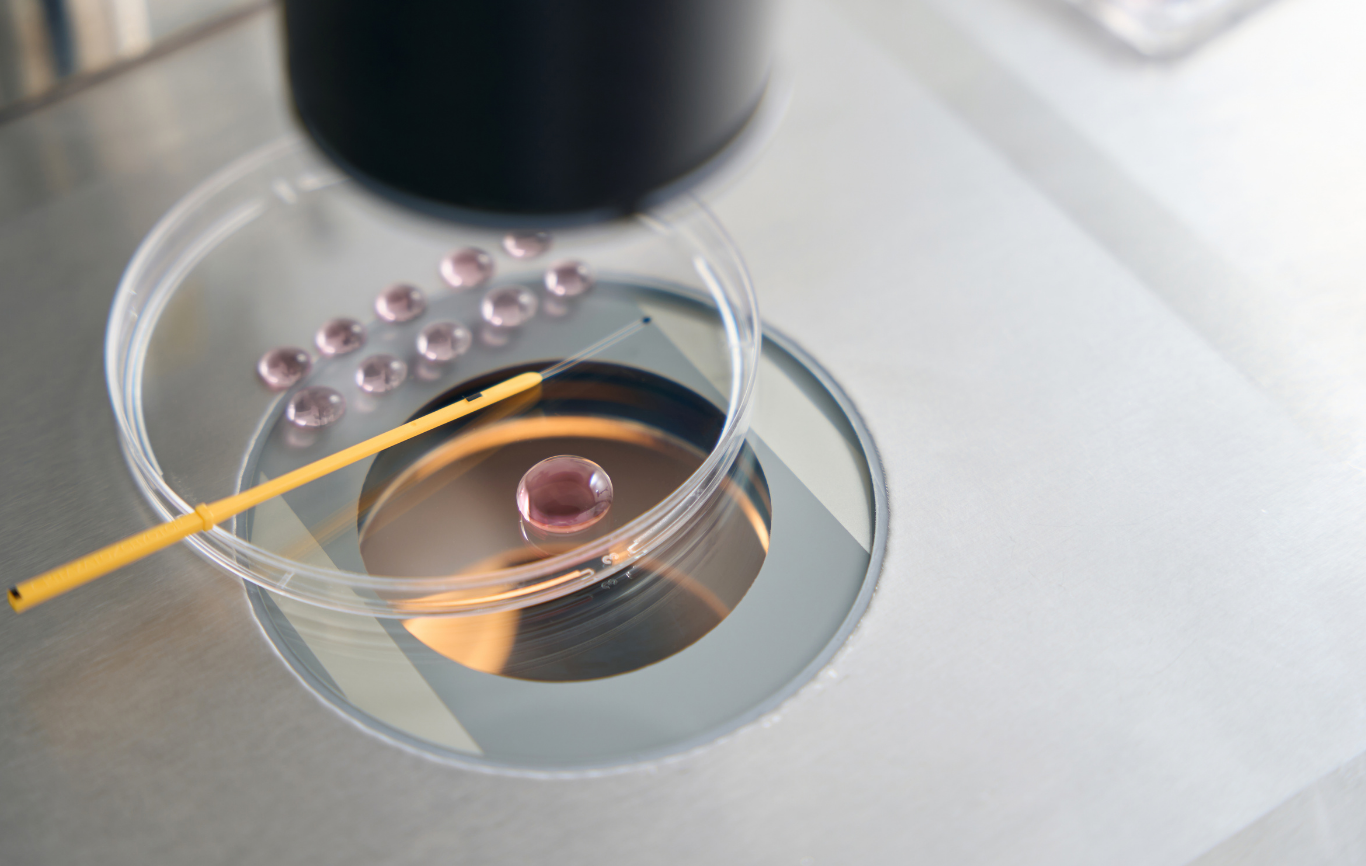
体外受精(IVF)を経験されたご夫婦にとって、残った凍結胚の扱いは大きなテーマです。採卵・受精・培養を経て凍結保存された胚は、将来の可能性を秘めた大切な存在である一方、時間の経過とともに「どうするべきか」という現実的な判断も求められます。
ここでは、選択肢を移植、保管継続、破棄 の3つに絞り、それぞれの特徴や考えるべきポイントを整理します。さらに最後に、凍結胚を活用した着床前診断(PGT)の提案について解説します。
海外検査機関との連携で着床前診断をサポートする「グリーンエイト」のサービスについて詳しく知りたい方は グリーンエイトの着床前診断(PGT)・男女産み分けについて こちらのページをご覧ください。
目次
移植するという選択
将来的にもう一人子どもを望む場合、もっとも前向きな選択肢が「再移植」です。
再移植のメリットと負担の軽減
凍結胚移植は採卵を再度行う必要がないため、身体的負担や費用面の負担を抑えられるというメリットがあります。 すでにお子さまがいる場合、「この子に、妹や弟をつくってあげたい」という思いから移植を検討される方も少なくありません。
若い卵子を活用できる医学的メリット
不妊治療を経て第一子を授かった場合でも、2人目・3人目は自然妊娠で授かるケースもありますが、せっかく凍結保存されている受精卵があるのであればそれを活用するのも一つの選択肢です。凍結胚は採卵時の卵子の質をほぼそのまま保っているため、「より若いときの卵子」を移植できるという大きなメリットがあります。
上のお子さまとの年齢差や、将来さらに年齢を重ねてから再び体外受精に挑戦しようとするとなると、卵子の数や質の低下により採卵数が少なくなったり、流産率が高くなる可能性がありますので過去の体外受精で得られた胚が残っている場合は、それらを移植するほうが医学的にも合理的な選択となることが多いのです。
移植回数・タイミングをどう判断するか
一方で、年齢や子育て環境、経済状況、仕事との両立など、現実的な要素も大きく関わってくる上、また、複数の凍結胚がある場合、「何回まで移植するか」「すべて移植するのか」という判断も必要になります。移植を選択する場合は、医師と相談しながら、現在の体調や子宮環境、妊娠リスクなどを総合的に確認したうえで計画を立てることが大切です。医学的な条件だけでなく、ご夫婦の気持ちが前向きに整っているかどうかも重要な判断基準になります。
保管を継続するという選択
すぐに結論を出せない場合や、将来的な可能性を残しておきたい場合は「保管継続」という選択があります。多くの医療機関では年単位で更新契約が可能で、一定期間ごとに意思確認が行われます。
将来の選択肢を残すという安心感
保管継続の最大のメリットは、「時間を味方にできる」ことです。今は子育てで手一杯でも、数年後に気持ちや状況が変わることもありますので、将来の選択肢を閉ざさないという意味で心理的な安心感につながります。
保管費用と更新ルールの現実
ただし、保管には費用がかかります。年間数万円程度の保管料が必要となることが一般的で、長期間になると経済的負担は無視できません。保険適用下での保管延長であれば年間1万円程度ですが、更新回数には上限が設けられています。一方で自費診療の場合は、1個あたり年間5万円前後かかる医療機関もあり、胚の数によっては年間でかなり大きな出費が生じます。
年齢制限と保管サービスの選び方
また、医療機関での保管には上限年齢が設定されていることが多く、一般的には最長でも「満50歳の誕生日まで」とされています。実際に移植を行うかどうかとは別に、「気持ちの整理がつくまで保管しておきたい」「将来この胚を使って子どもを持つ可能性を1%でも残しておきたい」と考える方もいらっしゃるでしょう。
そのうえで、費用面や年齢制限の柔軟性を重視する場合には、民間の凍結保管サービスを活用するという方法もあります。たとえばグリーンエイトでは、医療機関とは別に保管のみを委託できる仕組みがあり、年齢制限を設けていない点も特徴の一つです。「今すぐ移植するかどうかは決められないけれど、選択肢として残しておきたい」という方にとって、こうしたサービスは選択肢の一つとなるでしょう。
破棄するという選択
今後妊娠を希望しないと決めた場合、凍結胚を破棄するという選択肢もあります。これは非常に重い決断であり、心理的負担を伴うことが少なくありません。
手続きの流れと必要な準備
手続きとしては、医療機関に同意書を提出し、所定の手続きを経て破棄対応が行われます。
納得して決断するための心の整理
破棄を選ぶ理由はさまざまで、家族計画が完了した、年齢的な理由、経済的事情、健康上の問題など、背景はご家庭によって異なります。重要なのは、「納得した上で決断すること」です。破棄は終わりではなく、家族の新しいステージへの一区切りでもあります。十分に話し合い、心の整理をつけたうえで選択することが大切です。
凍結胚を活用した着床前診断(PGT)の提案

移植を検討している場合はもちろん、保管継続を考えている場合でも、凍結胚を活用した着床前診断(PGT)という選択肢があります。
染色体異常で胚移植がうまくいかない可能性がある場合や、子どもの性別が選べるのであればもう一人ほしいと考える場合には、着床前診断は特に有力な選択肢となります。
妊娠率向上と流産リスク軽減のメリット
着床前診断は、移植前に胚の染色体数や構造を調べる検査ですので、染色体異常の有無を確認でき、流産リスクの軽減や妊娠率向上が期待されます。また、検査の過程で性別情報が分かるので、次は女の子・男の子がほしいといったファミリーバランスの希望についても検討材料となります。
凍結胚を活用した将来設計への活かし方
凍結胚に対して着床前診断を行うことで、
・より妊娠の可能性が高い胚を選択できる
・流産の不安を軽減できる
・将来の家族計画を立てやすくなる
といったメリットがあります。
特に複数の凍結胚がある場合、「どの胚から移植するか」という判断材料になりますので、移植を前向きに考えている方、過去に流産を経験された方、将来の不安を少しでも減らしたい方にとって、有力な選択肢の一つとなるでしょう。

クリニックで凍結保存している胚の着床前診断を行いたいという方には、グリーンエイトの海外着床前診断サービスがおすすめです。
グリーンエイトは、日本にいながら海外の提携で着床前診検査機関での着床前診断を受けられるよう、手続きから治療完了までを一貫して支援します。産み分け目的での着床前診断が国内では認められていない中、正確な情報提供と丁寧なカウンセリングで安心して進められる環境が整っています。
まとめ
残っている凍結胚については、移植する 、保管を続ける 、廃棄する、という3つの選択肢を紹介しましたが、どれか一つが正しいというわけではなく、ご夫婦それぞれの価値観や年齢、今後の家族計画、経済的な状況、そしてお気持ちの整理の度合いなどを踏まえて考えていくことが重要です。
大切なのは、焦らずに話し合い、納得できる形で決断することです。そして、移植を検討する際には、凍結胚を活用した着床前診断(PGT)という方法も視野に入れることで、より安心して次の一歩を踏み出すことができます。
凍結胚は、過去の治療の結果であると同時に、未来への可能性でもあるので、ご夫婦にとって最も安心できる選択を見つけるために、専門家のサポートを受けながら慎重に検討していきましょう。
Contact











 資料請求
資料請求
 お問い合わせ
お問い合わせ
 LINEでお問い合わせ
LINEでお問い合わせ
 カウンセリング予約
カウンセリング予約