出生前診断では何がわかる?検査の種類・方法・リスク・安全な手段を紹介

妊娠を考えている方や、先天性疾患のリスクに不安を感じている方にとって、出生前診断は重要な選択肢です。しかし、「どんなことがわかるのか」「どの検査を選べばいいのか」など、疑問を持つ方も多いでしょう。
本記事では、出生前診断でわかること、検査の種類や方法、それぞれのリスク、より安全性の高い「着床前診断」について詳しく解説します。
安心して妊娠・出産を迎えるために、ぜひ最後までご覧ください。
海外検査機関との連携で着床前診断をサポートする「グリーンエイト」のサービスについて詳しく知りたい方は グリーンエイトの着床前診断(PGT)・男女産み分けについて こちらのページをご覧ください。
目次
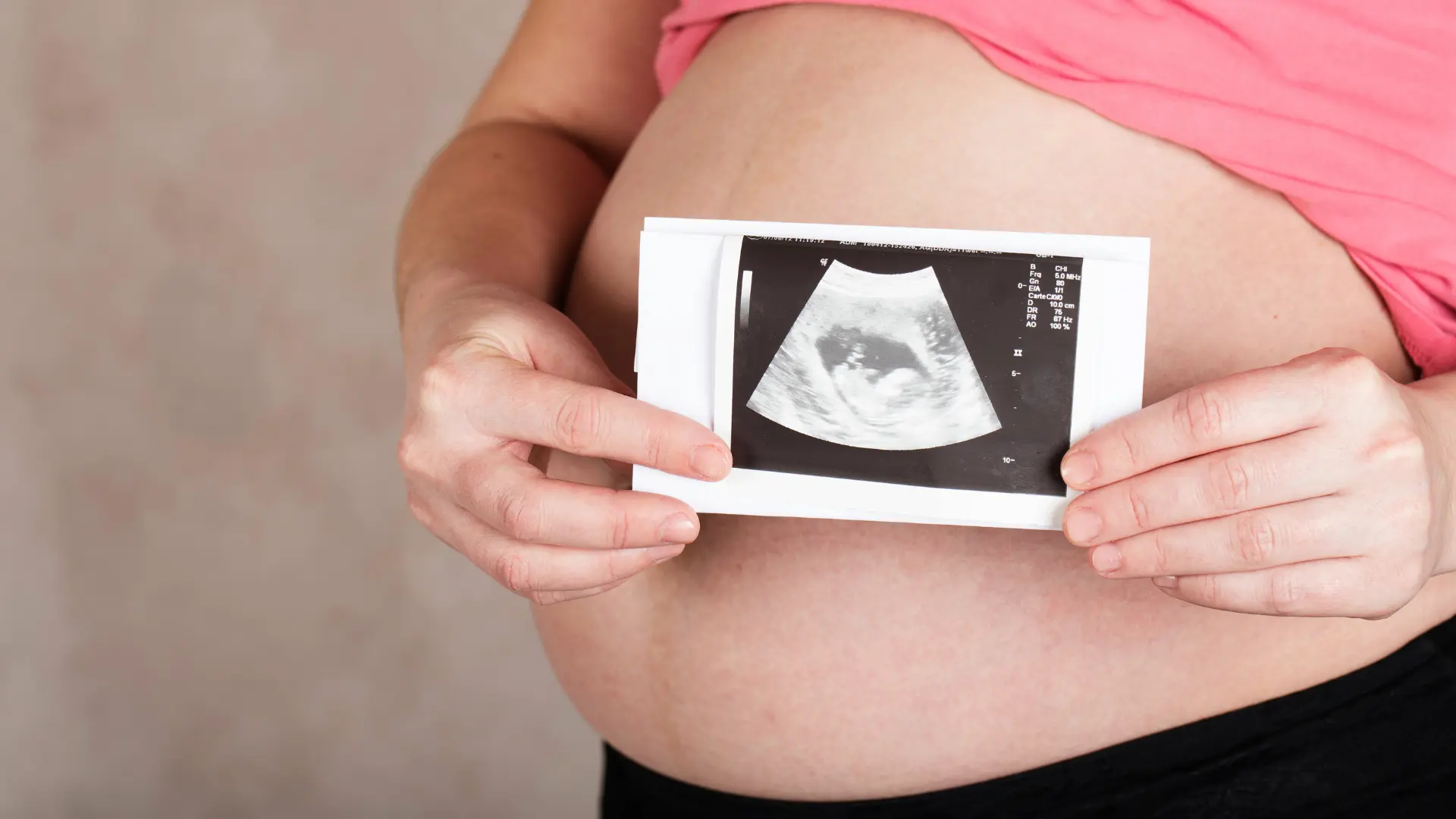
出生前診断とは?何がわかる?
出生前診断は、妊娠中におなかの赤ちゃんの健康状態を調べる検査です。
主に染色体異常や特定の先天性疾患の有無を確認する目的で行われます。代表的なものには、血液検査による母体血清マーカー検査、エコーでの超音波検査、羊水検査などがあります。
これらにより、ダウン症候群や18トリソミー、神経管閉鎖障害などの可能性を早期に把握できます。
ただし、診断方法や精度、母体や胎児へのリスクは検査ごとに異なるため、目的や希望に応じて慎重に選ぶことが重要です。
全ての病気がわかるわけではない
出生前診断で判定できるのは、特定の染色体異常や一部の先天性疾患に限られます。
例として、自閉症や発達障害などの有無はわかりません。また、診断方法は「非確定診断」と「確定診断」に分かれますが、いずれも全ての異常を網羅するものではないということを理解しておくことが重要です。
結果に「異常なし」とあっても、出生後に予期せぬ病気が判明するケースもあります。そのため、検査を受ける際は「出生前診断で何がわかり、何がわからないのか」を正しく理解し、夫婦で納得したうえで選択することが大切です。
出生前診断でわかる先天性疾患
出生前診断では、特定の染色体異常によって引き起こされる先天性疾患の有無を確認できます。特に、以下の3項目は代表的な検査対象です。
- ダウン症候群(21トリソミー)
- 18トリソミー
- 13トリソミー
これらの先天性疾患について、まずは詳しくみていきましょう。
ダウン症候群(21トリソミー)
ダウン症候群は21番染色体が1本多いことで起こる疾患です。
ダウン症候群の赤ちゃんには、知的発達の遅れや心疾患、筋緊張低下などが症状として現れる可能性があります。
発症リスクは母体年齢とともに上昇し、特に35歳以上で高まります。
ダウン症候群については、以下の記事で詳しく紹介しています。
ダウン症 はいつ発覚するの? 出生前診断 や 着床前診断 でもわかる?
18トリソミー
18トリソミーは18番染色体が1本多い状態で発生します。「エドワーズ症候群」という名称で呼ばれることもある染色体異常です。
15トリソミーはダウン症候群と異なり、重篤な心疾患や成長障害を伴うことが多く、出生率・生存率が非常に低いのが特徴です。
13トリソミー
13トリソミーは13番染色体が1本多い、またはもう1本の一部が重複してしまっている状態で発生します。「パトゥ症候群」とも呼ばれます。
13トリソミーの赤ちゃんは、重度の心疾患や脳の形成異常などが主な症状です。出生後も生存率が低く、数日から数ヶ月以内に亡くなるケースが多い深刻な疾患です。
出生前診断によって早期にリスクを知ることで、出産や育児の準備を考える時間が得られますが、結果に応じて難しい判断が必要になる点も理解しておくことが大切です。
妊娠中の非確定検査で陽性となった場合は、確定診断を受けるかどうか慎重に判断する必要があります。
出生前診断の目的
出生前診断の目的は、おなかの赤ちゃんに先天性疾患や染色体異常があるかを早期に把握することです。これにより、出産や治療の方針を検討するための時間を確保できます。
検査結果は「妊娠の継続を判断するため」だけでなく、適切なケアやサポート体制を築くために活用されるべきものであると考えるようにしましょう。
出産後の医療体制を整える準備や、必要に応じた選択をするための情報を得ることも、出生前診断の重要な役割です。
目的を理解し、納得したうえで検査を選択することが大切です。
2種類の出生前診断

出生前診断は大きく「非確定検査(スクリーニング検査)」と「確定検査」に分けられます。
検査の順番として、非確定検査を実施してから、結果に基づいて確定検査を行うという流れが一般的です。
これら2種類の出生前診断の方法と費用の目安について、以下から詳しくみていきましょう。
なお、ご紹介する費用の目安はあくまで参考であり、病院の方針や規模によって異なる可能性があるため、予めご了承ください。
1.非確定的検査(スクリーニング検査)
非確定的検査(スクリーニング検査)は、母体の血液検査や超音波エコーによって実施され、染色体異常の可能性を評価するために行われます。
非確定的検査は、赤ちゃんに異常がある可能性を調べるスクリーニング検査であるため、母体や胎児への負担が少ない検査方法です。ただし、確定診断はできません。
検査の方法
非確定的検査は、以下のような方法で実施されます。
- コンバインド検査
妊娠11~13週に実施され、母体血液のホルモン値と超音波エコーによる胎児の首のむくみ(NT)を組み合わせて判定します。費用の目安は1万円〜5万円ほどです。 - 新型出生前検査(NIPT)
母体の血液から胎児DNAを解析し、ダウン症や18・13トリソミーなどを高精度で判定します。妊娠10週から可能で、費用の目安は8万円〜20万円ほどです。 - 母体血清マーカー検査
妊娠15~18週に実施され、母体血液中の複数の成分を調べ、染色体異常などのリスクを推定します。費用の目安は1万円〜3万円ですが、お住まいの地域によっては自治体による助成金の対象になる可能性があります。
2.確定的検査
非確定的検査によって、胎児に染色体異常の可能性が指摘された場合、羊水検査などの確定的検査を実施することができます。
確定的検査は、赤ちゃんの細胞を直接調べるため診断精度は高いですが、母体のお腹に針を刺すといった侵襲的な検査であるため流産などのリスクを伴います。そのため、確定的検査を実施するかどうかは、ご夫婦および医師との相談を行った上で判断することが重要です。
検査の方法
確定的検査は、以下のような方法で実施されます。
- 羊水検査
超音波エコーで胎児の位置を確認しながら、母体のお腹に細い穿刺針を刺して羊水を採取し、胎児の染色体や遺伝子を調べる方法です。羊水検査では染色体異常の有無はほぼ100%の精度で確認できるとされています。羊水の量が多くなる妊娠15週〜18週頃に実施され、費用の目安は10万〜20万円ほどです。 - 絨毛検査
羊水検査と同じ方法で胎盤の一部(絨毛)を採取し、染色体や遺伝情報を調べます。羊水検査より早く、妊娠11~14週に実施できる点がメリットで、費用の目安は10万〜20万円ほどです。
出生前診断によるリスク
出生前診断の中でも、羊水検査や絨毛検査などの確定的検査は母体の腹部に針を刺して羊水や胎盤を採取するため、感染症や破水・流産の危険性があります。
実際に、羊水検査での流産リスクは約0.1~0.3%と報告されています。
また、胎児がある程度育った状態で実施する出生前診断は精神的な負担も大きいです。結果による選択を迫られることもあるため、検査前にはリスクと必要性を十分に理解し、医師としっかり相談することが重要です。
よりリスクの少ない遺伝子検査「着床前診断」

「高齢出産になるから赤ちゃんの染色体異常を調べたいけど、出生前診断は少し怖い……」
「胎児の状態で染色体異常が見つかったら、精神的に辛い決断をしなくてはならないから気が進まない……」
このようなお悩みをお持ちなら、「着床前診断」がおすすめです。
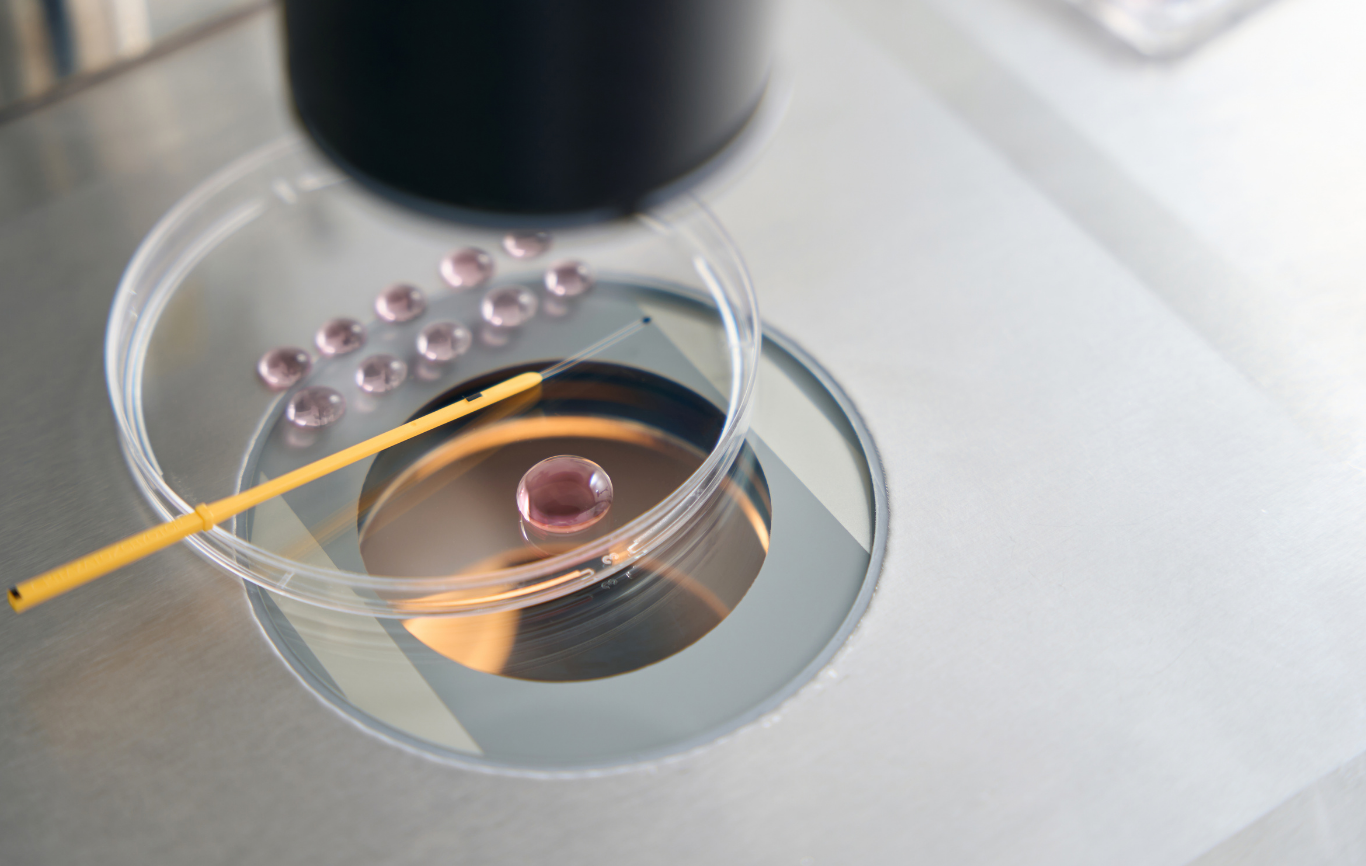
着床前診断とは、体外受精で得た受精卵の一部細胞を採取し、染色体や遺伝子の異常を調べる方法です。
母体のお腹に針を刺す必要がないため、羊水検査や絨毛検査と比べて流産や感染症のリスクがありません。検査後、異常がない受精卵を選んで子宮に戻すことで、染色体異常が発生する可能性を大幅に減らすことができます。
近年は、不妊治療と組み合わせて実施されるケースも増えており、安全性を重視する夫婦にとって注目されている手段です。
着床前診断には、主にPGT-AとPGT-Mの2種類があります。それぞれ、詳しく紹介します。
PGT-Aでわかること
PGT-A(着床前遺伝学的検査・染色体異数性)は、受精卵の染色体数に異常がないかを調べる検査です。
これにより、ダウン症候群(21トリソミー)などの染色体異常を事前に判別し、着床率や妊娠継続率を高める効果が期待できます。
特に高齢妊娠や流産を繰り返している場合に有効とされ、出産までのリスクを軽減する選択肢として注目されています。
PGT-Mでわかること
PGT-M(着床前遺伝学的検査・単一遺伝子疾患)は、家系に遺伝性疾患がある場合に、その疾患が遺伝していないかを確認する検査です。たとえば、筋ジストロフィーや血友病などの重篤な単一遺伝子疾患を防ぐ目的で行われます。
PGT-Mを行うことで、病気を持たない受精卵を選び、出生後の疾患リスクを大幅に減らすことが可能です
PGT-AとPGT-Mは、日本国内では適用条件が限られており、全ての人が受けられるわけではありません。しかし、海外の検査機関と提携している専用エージェントを活用すれば、国内の適用条件に当てはまらなかった方でも安全に着床前診断を受けることができます。
「グリーンエイト」なら、PGT-A・PGT-Mによる着床前診断が可能です。
着床前診断を実施する流れ
着床前診断は、体外受精と組み合わせて行います。
まず、排卵誘発後に採卵し、体外で受精させて受精卵を培養します。その後、胚盤胞になった段階で一部の細胞を採取し、遺伝子や染色体の検査を実施。その結果をもとに、異常のない受精卵を子宮に戻すことで、妊娠の成立を目指します。
この過程には数週間を要し、医療機関や検査機関との連携が必要です。正確な診断と適切なサポート体制を整えることが、安心して検査を進めるための鍵となります。
出生前診断と着床前診断の違いについて詳しく知りたい方は、以下の記事をご覧ください。
出生前診断 (羊水検査・絨毛検査・血清マーカー・NIPT・胎児ドック)と 着床前診断 (PGT)の違い
着床前診断のご相談は「グリーンエイト」へ

着床前診断を検討するなら、専門性と信頼性を兼ね備えたサポートを選ぶことが重要です。「グリーンエイト」では、国内での体外受精と海外の高度な遺伝子検査を組み合わせることで、安全で確実な診断を提供しています。
依頼主ご夫婦は海外渡航をせずに検査を完結できるため、身体的・精神的な負担を大幅に軽減できます。生殖医療に精通したスタッフによるサポート体制も整っており、着床前診断を安心して進めたい方に適したパートナーといえるでしょう。
グリーンエイトの強み
グリーンエイトは、国内外のネットワークを活かし、高度な着床前診断を安全かつスムーズに実施できるサポート体制を整えています。最大の特徴は、信頼性の高い海外検査機関との連携です。国際基準を満たす施設での精度の高い遺伝子検査を実施します。これにより、国内だけでは難しい高度な診断を受けられるのが強みです。
また、依頼主ご夫婦が海外に渡航する必要がない点も大きなメリットです。国内で採卵や体外受精、胚移植まで完結できるため、時間的・身体的負担を軽減できます。
さらに、グリーンエイトは生殖細胞輸送のプロフェッショナルとして、厳格な管理のもとで安全な検体輸送を実現しています。温度管理やタイムスケジュールにおいて徹底した品質保持を行うノウハウを持っているため、安心してお任せいただけます。
まとめ
出生前診断は、胎児の健康状態を知るための有効な手段ですが、すべての病気がわかるわけではなく、検査によって精度やリスクが異なります。非確定的検査はリスクが低い一方、確定的検査では感染症や破水・流産の危険性を伴うため、夫婦でよく相談して選択することが大切です。安全性を重視する場合は、母体への侵襲を伴わない着床前診断という選択肢もあります。
グリーンエイトでは、高度な検査と安心できるサポート体制を提供し、妊娠を望むご夫婦をしっかりと支援します。
Contact












 資料請求
資料請求
 お問い合わせ
お問い合わせ
 LINEでお問い合わせ
LINEでお問い合わせ
 カウンセリング予約
カウンセリング予約